小児喘息について
子供の頃に喘息を持っていたけど、大人になったら症状が落ち着いたということを耳にしたことがあるのではないでしょうか?子供の時の喘息を小児喘息、大人の時の喘息を成人喘息と言いますが、今回は小児喘息について詳しく記事にしようと思います。
小児喘息とは?
小児喘息ってどんな病気?
人間が空気を吸い込んだり吐いたりする部分を気管と言いますが、気管は途中から左右に分岐します。分岐した気管を気管支と言い、気管支の先には肺胞があります。口から肺までの空気の通路をまとめて気道と呼びます。
一般的に喘息は気道の炎症により発症し慢性的に症状が続きます。炎症が起こると痰が増えて、粘膜が刺激され筋肉が収縮することで空気の通り道が狭くなり「ヒューヒュー、ゼーゼー」と言った苦しい呼吸になるのです。この「ヒューヒューゼーゼー」のことを喘鳴(ぜんめい)、この症状が出ている状態を喘息発作と言います。
気管支で炎症が起こることが多く、気管支喘息と診断されることが多いです。
炎症が起こる原因は主にアレルギーで、小児喘息の9割を占めます。ダニやホコリなどのハウスダスト、カビやペットの毛などアレルギー源は様々です。発作を起こしていないときでも気道が慢性的に炎症を起こしているため、少しの刺激が加わるだけで発作が起こりやすくなります。
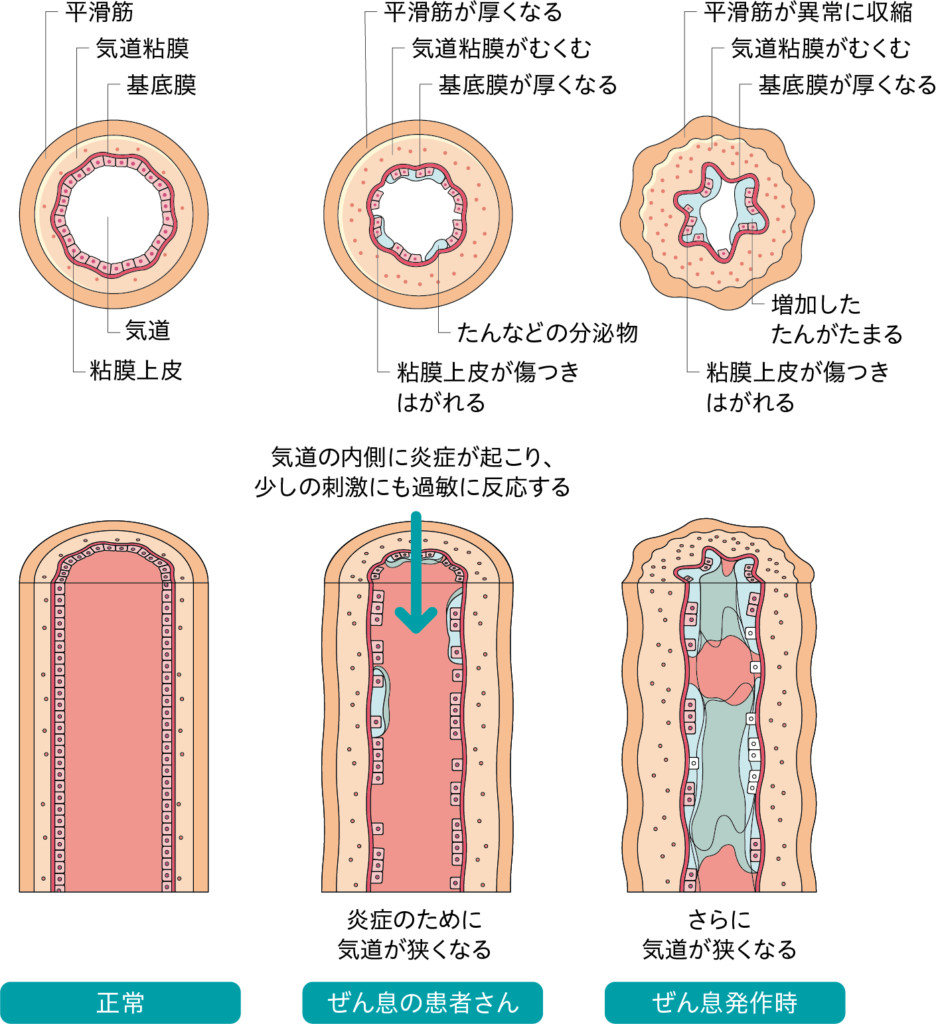
小児喘息のピークは1~2歳です。この頃のお子さんは、まだ気管支が細く筋肉も発達段階であるため、少しの刺激でも収縮しやすく発作を起こしやすい状態です。
大人になると、気管支が太くなり筋肉も発達するため、刺激を受けても極端に気管支が狭くならず症状が悪化しなくなります。
発作の種類や特徴、 喘息の重症度
喘息の発作は小発作、中発作、大発作に分かれます。
小発作:咳き込みが強い、少しゼーゼーしている、少し息が苦しい、歩くと少ししんどい、横にはなれるし、意識ははっきりしている
中発作:はっきりとゼーゼーしている、息が苦しい、苦しくて時々目を覚ます、横になれない、会話が少し苦しい、何とか歩けるがしんどい、意識ははっきりしている
大発作:息が非常に苦しくて動けない、返事ができないくらい苦しい、横になれない、食事ができない、著明に肋骨が見える息をする(陥没呼吸)、意識清明~もうろうとしている
小発作であれば吸入薬で症状が改善することもありますが、中発作になると救急外来受診、大発作になると大変危険なので救急車を呼ぶ必要があります。
病院に受診した場合、医師は以下の重症度分類を参考に呼吸機能検査の結果も加味して治療や薬を選定していきます。
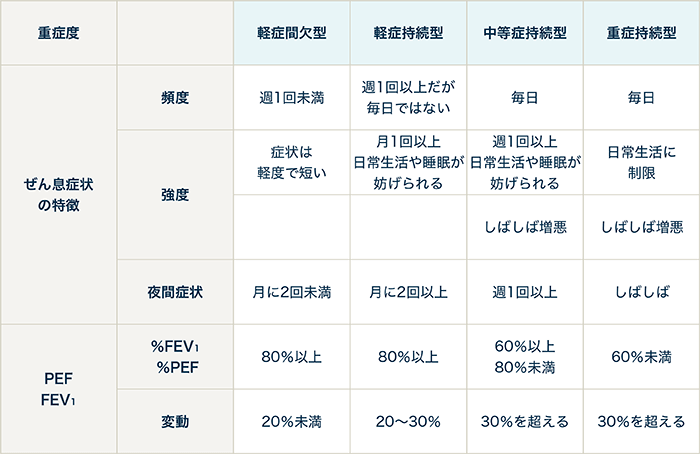
PEFとは胸に入る空気の量(肺活量分画)のうち最大限に息を吐き出した時の速度(最大呼気流量)を指します。これをピークフローと呼び、気道がどのくらい狭くなっているのかを知る指標となります。スパイロメーターについては以下の見出しで詳しく説明します。FEV1とは、1秒量と言って最大限に息を吸った状態(最大吸気位)から1秒間息を吐いた時の量 (呼出量)を指します。
呼吸機能検査とピークフローメーターについて
喘息の診断や病状を判断するときに実施するのが呼吸機能検査です。具体的にどんな検査をするのでしょうか?
呼吸機能検査はスパイロメーターという機械を使って検査します。
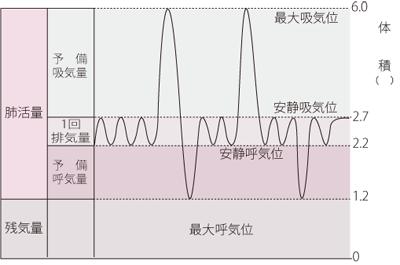
上記のような機械のマウスピースを口にくわえて、鼻をクリップでつまみ、思いっきり吸えるだけの量を吸った後、勢いよくできるだけ早く息を吐ききります。この検査をして出た結果が以下のグラフです。
肺活量分画
努力呼気曲線
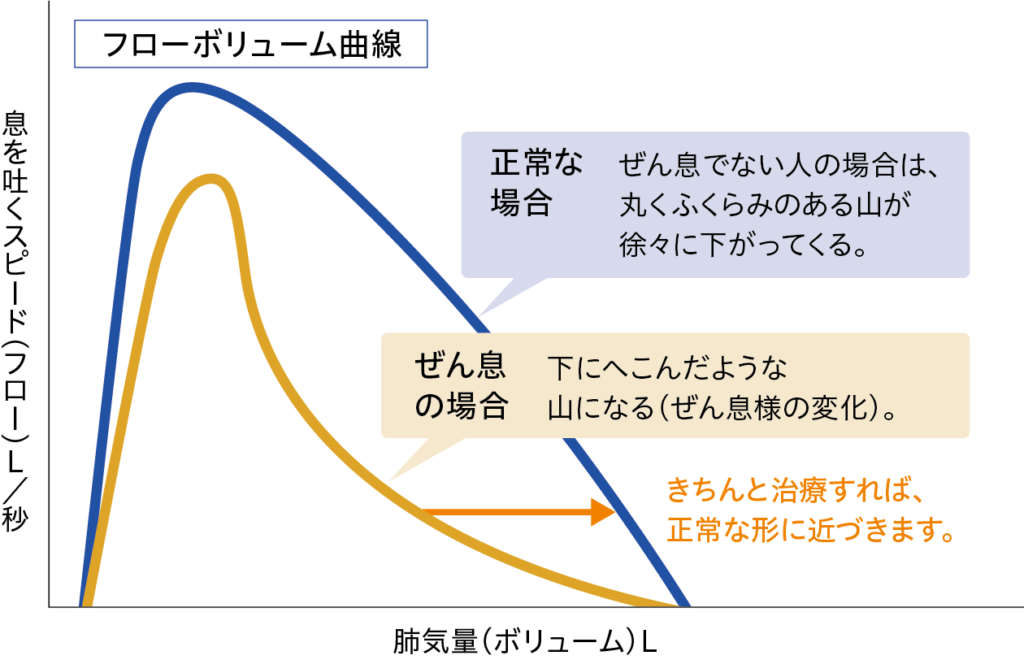
重症度分類に載っていたPEF(ピークフロー)はピークフローメーターを使用すればスパイロメーターよりも簡易にピークフローを測定することができます。
軽くて持ち運びが可能なため、自宅に持って帰って測定ができます。
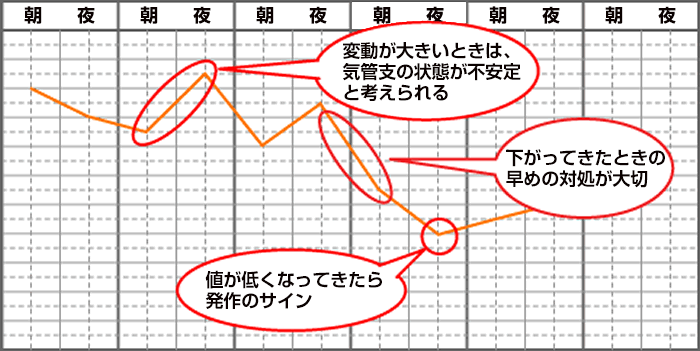
毎日決まった時間に測定して、数値を喘息日誌に記載してもらいます。自分の状態を知るとともに、喘息日誌を受診の時に持っていくことで先生も治療に生かすことができます。
子供用の喘息日誌

ピークフローは毎日2~3回、朝(昼)夕など決まった時間で測定します。しばらく測定していると自分のベストの数値がわかってきます。数値の変動が大きい時は、気道の状態が不安定で注意が必要な状態です。自己ベストの数値の80%を目標にコントロールします。
治療について
喘息と診断されたら治療を開始しますが、年齢によって治療内容は異なります。
また、長期管理薬(コントローラー)と発作治療薬(リリーバー)に分かれます。
長期管理薬は発作による急性増悪を予防する目的で、発作時に使用するのが発作治療薬です。
5歳以下の治療

6〜15歳の治療
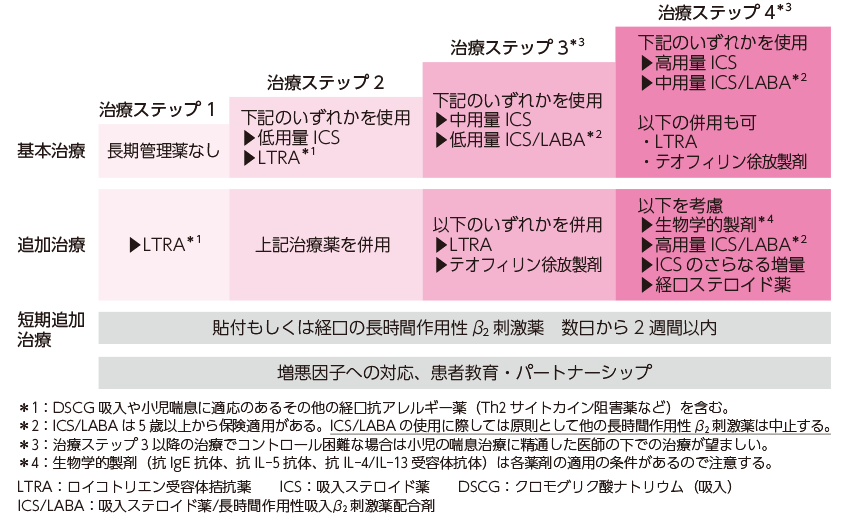
長期管理薬
ロイコトリエン受容体拮抗薬
体内でアレルギー症状を引き起こす原因の一つにロイコトリエンという物質があります。この拮抗薬はそのアレルギー物質の働きを阻害して、気管支を拡張させることで喘息の症状を軽減する内服薬です。予防目的でも使用され、即効性はありません。商品名の例:オノン、キプレス、シングレアなど
吸入ステロイド薬(ICS)
内服薬で効果がない場合は低容量のステロイド吸入薬を併用して開始します。ステロイド吸入薬は強い抗炎症作用を持っているため、気管支の炎症を抑えます。発作を治療するというよりは発作を予防するお薬です。吸入ステロイド薬は喘息の治療の第一選択であり、喘息症状の憎悪を起こりにくくする目的で使用されます。商品名の例:フルタイド、キュバール、パルミコート、オルベスコなど
吸入ステロイド薬/長時間作用性吸入β2刺激薬配合剤(ICS/LABA)
長時間作用性吸入β2刺激薬配合剤とは、気管支の交感神経であるβ2受容体を刺激して気管支を広げる薬です。ICS/LABAはステロイド薬とβ2刺激薬の両方が入った治療薬であり、6歳以上の治療ステップ3から使用されます。喘息の治療でLABAは単独では使用せず、ICSなどの長期管理薬と併用されて使われます。
商品名の例:アドエア、シムビコート、フルティフォーム、レルベア
LABAには吸入以外にホクナリンテープなどの貼付剤もあります。
テオフィリン徐放製剤
気管支の拡張や呼吸中枢の刺激により喘息症状の息苦しい状態を軽減します。錠剤やドライシロップがあります。
商品名の例:テオドール、ユニコン、ユニフィルLA、テオロングなど
経口ステロイド薬
吸入ステロイド薬を先にご紹介しましたが、同じステロイドでも経口のステロイド薬があります。吸入の場合は気管支にダイレクトに届くので、わずかな量でも比較的に早期に効果が発現する一方で、薬効は短いです。内服のステロイドは全身に作用します。このため、内服のステロイドは、副作用のリスクもあるので、基本短期間での使用で、どうしても喘息のコントロールが得られない時に少量を維持量として内服します。
商品名の例:プレドニゾロン、リンデロン、メドロール、セレスタミンなど
発作治療薬
短時間作用性吸入β2刺激薬(SABA)
発作時に吸入するお薬で短時間で速やかに気管を拡張します。持続時間が短く数時間程度しか続きません。過剰に使用すると頻脈や動悸が出現するため、決まった容量や回数を守る必要があります。
商品名の例:サルタノール、ベネトリン、メプチン、ベロテックなど
内服薬や吸入薬の一覧はこちらをご参照下さい。
発作治療薬を使用して15分以上経っても発作が治まらなかったり、悪化する場合は直ちに受診しましょう。
子供の場合、自分で症状を訴えることができません。以下の症状に注意して強い喘息発作のサインを見逃さないようにしましょう。
- 激しい咳と、それに伴って嘔吐することもある
- 食事が食べれない
- 「ヒューヒュー」「ゼーゼー」と強い喘鳴が聞こえる
- 鎖骨の上やろっ骨とろっ骨の間がくぼむ
- 小鼻を広げて空気を吸おうとする
- 呼吸や脈が速い
- 呼吸の時にいつもと違う胸の動きをしている(息を吸うとき胸がくぼみ、お腹がふくらむ呼吸)
- 座っているほうが楽で横になって眠れない
- 「うーうー」と苦しそう
- 顔や指先の皮膚や粘膜が青紫色になる
- 機嫌が悪く泣き叫ぶ
- ぐったりと虚ろで呼びかけに反応しない
まとめ
喘息は、発作が起こらないように予防的に対処してコントロールすることが重要です。乳幼児など症状が訴えられない子供達においては特に、ご家族が発作のサインに気づいて早期に対処できるように知識を持っておくことが大切です。
本人の理解が得られる年齢になれば、学校など家族と離れている時間は先生と協力しながら対処ができるように、普段から主体的に治療に参加できる環境を整えてあげましょう。







